とりだい医師、睡眠専門・検査技師に聞く
睡眠最前線
良質の眠り 睡眠時無呼吸症候群
ヒトは毎朝ほぼ同じ時間に目覚め、
夜になると眠りにつくというサイクルを繰り返す。
これには、夜になると眠る仕組み(体内時計)が働いている。
一方、徹夜明けで普段より長く眠った経験がある人も多いだろう。
これには、疲れたから眠る仕組み(睡眠恒常性維持)が関係している。
これらの仕組みによって必要な睡眠時間がコントロールされ、
脳と身体の疲労状態が回復される。
睡眠の役割は、単に脳と身体の休息だけではない。
眠っている間に、身体の成長や修復に関係する成長ホルモンや
性ホルモンが分泌される。
健康を維持するために、良い睡眠は必須なのだ。
良質な睡眠を取るには、朝起きる時間がまず大事だ。太陽の光を浴び、朝食をとることで一日のリズムがリセットされる。コーヒーや緑茶などカフェインの摂取は夕方頃までとし、眠りにつく時間帯にはスマートフォンやテレビなどの光を避けることが望ましい。昼と夜、生活リズムを整えることで良質な睡眠が得られる。
「睡眠の質の低下には、主観的なものと客観的なものがあります」
こう話すのは、とりだい病院耳鼻咽喉科で睡眠時無呼吸外来を担当する横山裕子医師である。主観的とは、本人がぐっすり眠れていない、疲れがとれないと感じるものを意味し、客観的とは検査によって判明するものを意味する。
「主な睡眠障害に、『睡眠呼吸障害』『不眠症』『過眠症』『睡眠関連の行動障害』があります。よく聞かれる睡眠時無呼吸症候群は、睡眠呼吸障害の一つです」
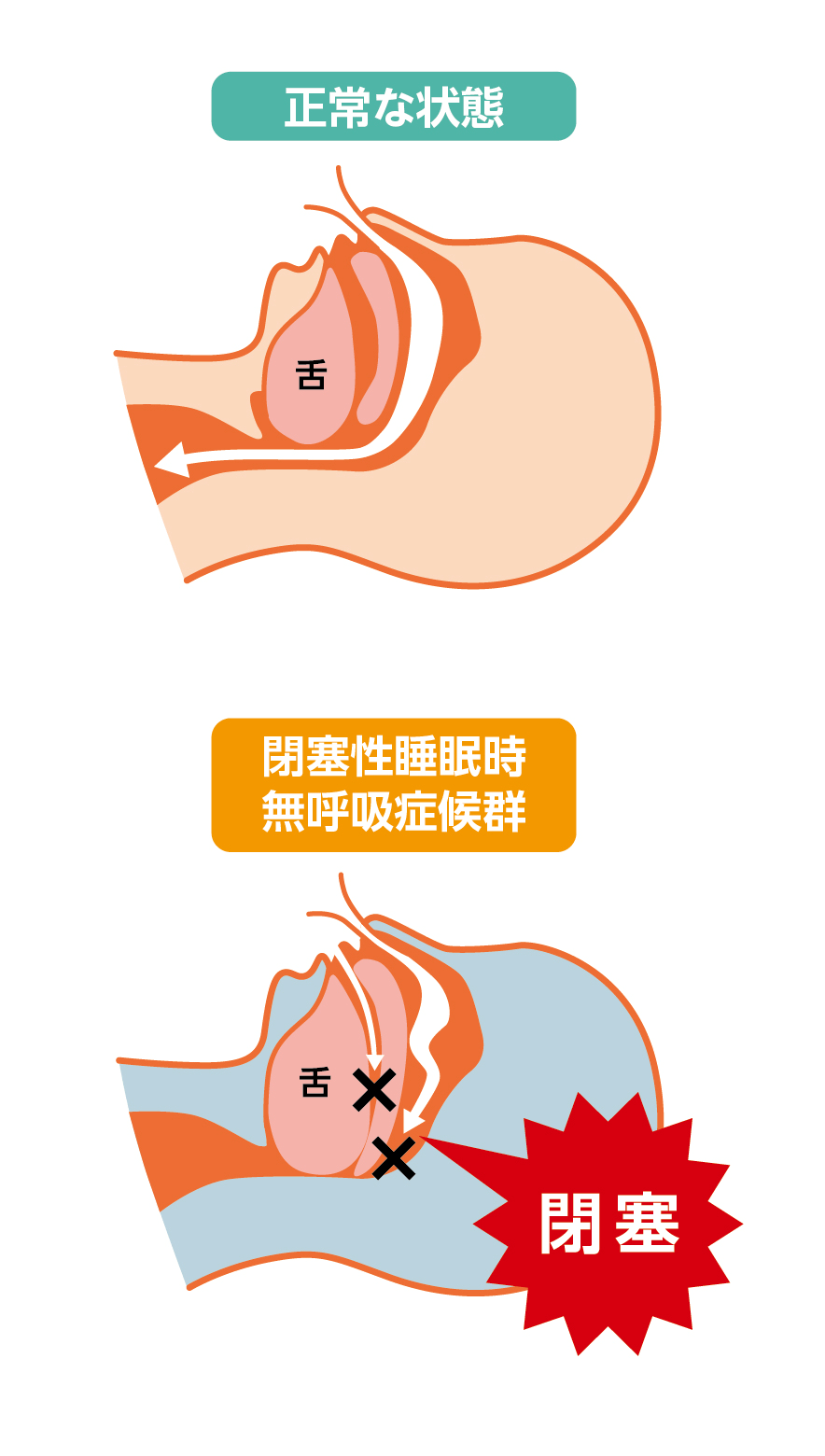
睡眠時無呼吸症候群には、閉塞性睡眠時無呼吸と中枢性睡眠時無呼吸がある。多くは閉塞性睡眠時無呼吸であり、空気の通り道が狭くなることで生じ、いびきを伴う。一方で中枢性睡眠時無呼吸は、空気の通り道の狭さに関係なく、脳や心臓の疾患などが原因で起こる。
ノドの筋肉は起きているときには緊張しており、空気の通り道が保たれている。しかし、眠りに入るとノドの筋肉がゆるみ、人によっては通り道が狭まる、あるいは完全に塞がってしまう場合がある。これが閉塞性の無呼吸である。
「最も多い閉塞の原因は、加齢によって起こる筋肉のゆるみや、肥満や骨格に関連したノドの狭さによるものです。他にも、女性は閉経後のホルモンバランスの変化によるものや、お子さんだと口蓋扁桃(いわゆる扁桃腺)の発達が影響していることもあります」
睡眠中に無呼吸の状態が続くと、息ができなくなり目が覚める。目が覚めることで筋肉のゆるみが解消され空気の通り道が開くが、再び眠りに入ると閉塞し無呼吸になる。これを一晩に何度も繰り返すことにより、眠りが浅くなり、脳と身体の回復に支障をきたす。
「主な症状に、日中の強い眠気、だるさ、頭痛、ノドの違和感などがあります。日中の眠気は、仕事の作業効率が落ちるだけでなく、自動車や機械の運転・操作中の事故につながることもあり危険です。また、症状の自覚がない方の場合でも無呼吸を放置することは、いわゆる生活習慣病と呼ばれる心筋梗塞、脳梗塞、脳卒中のリスクが上昇してしまいます。これらの疾患のほかにも、高血圧や糖尿病のリスクもあります」
無呼吸が続くと血圧が上がるだけでなく、血液中の酸素濃度が下がったり上がったりを繰り返すことで心血管疾患のリスクにもなる。

加齢による
「睡眠時無呼吸症候群」は
手術で完治しない
とりだい病院では耳鼻咽喉科と循環器内科で年間約150例前後の睡眠時無呼吸症候群の検査、治療を行なっている。耳鼻咽喉科には睡眠専門の臨床検査技師が所属している。その一人が松田枝里子臨床検査技師である
「精密検査は、1泊入院で《終夜睡眠ポリグラフ検査(PSG)》を行い、脳波や呼吸状態、いびき、心電図、酸素飽和度、足の動きなどを一晩にわたって測定します。とりだい病院では、睡眠専門技師が一晩を通してモニタリングすることで、精度の高い検査が可能で良い治療につながっています」
PSG検査では頭部で脳波を測定、鼻に呼吸センサー、身体は心電図、指には酸素濃度のセンサーといった具合に、全身に検査器具をつけることになる。検査前、患者は「こんな状態で眠れるだろうか」と心配するというが、実際にはスムーズに眠ることができる。無呼吸のほか睡眠中に起こる異常行動「睡眠時随伴症」についても観察し、必要があれば他科へ紹介するといった院内連携が行われている。
「この検査の結果によって睡眠時無呼吸症候群の重症度が分かります。重症度は、1時間あたりの無呼吸と低呼吸の回数による指数が5未満であれば正常、5~15で軽症、15~30で中等症、30以上は重症と区分されます」
閉塞性睡眠時無呼吸の原因が口蓋扁桃(扁桃腺)肥大の場合、子どもや若年層では口蓋扁桃切除によって解決することもある。しかし、加齢が原因の場合は、手術による完治は見込めず、手術以外の治療を続けていくことになる。そこで第一選択肢となるのが、指数20以上で保険適用となる「CPAP(持続陽圧呼吸療法)」である。就寝中、空気を鼻から気道(空気の通り道)に送り込み、気道を広げる機器を装着する。
「CPAPは、使用している間は無呼吸を改善することができますが、無呼吸の原因を根本から治療するものではありません。使ってもらうことが大事なので、効果的な設定で快適に使用でき、日中のQOL(生活の質)も上がるよう医師と技師でしっかりとサポートさせていただいています」
およそ人生の3分の1を占めるといっても過言ではない睡眠。自身の睡眠について見直してみることは、将来の生活習慣病のリスクを減らし、いまの生活の質を上げることにつながる。睡眠と健康は、切っても切り離せない関係なのだから。
知っておきたい睡眠豆知識
Q レム睡眠・ノンレム睡眠とは?
A ヒトは、一晩に90~110分周期でノンレム睡眠とレム睡眠を繰り返す。「レム睡眠」とは、いわゆる夢を見る眠りだ。脳は活発に働くが、全身の筋肉の緊張をゆるめ、身体を休ませる役割がある。一方、「ノンレム睡眠」は大脳を休ませることが主な役割だ。ヒトをはじめ、脳が発達している動物ほど大脳は大量のエネルギーを消費するため、十分な休息が必要となりノンレム睡眠が発達したと考えられている。
Q 「いびき」と無呼吸の関係とは?
A いびきをかいていることが、すべて睡眠時無呼吸症候群であるとは限らない。いびきは、ノドが狭くなって空気の通り道が振動することで生じる。その通り道がピタッと閉じてしまえば、閉塞性無呼吸だ。つまり、いびきをかいていても無呼吸が起こっていなければ、ただの「いびき症」となる。反対に中枢性無呼吸の場合は、空気の通り道が閉塞していないためいびきをかくことは稀だ。